Ευχαριστούμε θερμά τον Κύριο Dr. Αναστασιάδη Κων/νο που μας επέτρεψε να δημοσιεύσουμε μέρος του υλικού από την νέα έκδοση του βιβλίου ΙΑΤΡΙΚΗ ΣΤΗΝ ΠΡΑΞΗ στην ιστοσελίδα μας. www.iatrikistinpraxi.gr
Αυχενοβραχιόνιο σύνδρομο, Αυχενοβραχιοναλγία, Αυχενική ριζοπάθεια, Αυχενική σπονδυλική στένωση, Αυχενική σπονδύλωση, Κρανιοαυχενικό σύνδρομο
Αυχενική ριζοπάθεια: Αντανάκλαση, που οφείλεται σε συγκεκριμένο νεύρο.
Η αυχενική σπονδύλωση περιλαμβάνει εκφύλιση μεσοσπονδύλιου δίσκου, κήλη μεσοσπονδύλιου δίσκου, εναποθέσεις οστού/ οστεόφυτα, επίδραση από τις ζυγοαποφυσιακές αρθρώσεις.
Η αυχενική στένωση περιλαμβάνει στένωση του σπονδυλικού σωλήνα.
Αιτία
Παθολογικές εξεργασίες στις δομές της ΑΜΣΣ (μεσοσπονδύλιων δίσκων, νευρικών ριζών, ζυγοαποφυσιακών αρθρώσεων), όπως και τραυματισμοί, μπορούν να προκαλέσουν τόσο μυαλγίες, όσο και να επίδραση στις ρίζες π.χ. αυχενική κήλη μεσοσπονδύλιου δίσκου, αυχενική σπονδύλωση και στένωση.
Παρόμοια εκδηλώνεται επίσης ο αναφερόμενος πόνος από την εκφύλιση μεσοσπονδύλιων δίσκων.
Η αυχενική σπονδύλωση προκαλείται κυρίως από φυσιολογική γήρανση και επιπλέον γενετικούς παράγοντες.
Συμπτώματα
Μυϊκή ένταση, δυσκαμψία γύρω από την ΑΜΣΣ, αυχενική ριζοπάθεια:
Πόνος τοπικά με αντανάκλαση του τύπου των παραισθησιών και διαταραχών της αισθητικότητας σε ένα δερμοτόμιο, συχνά νυκτερινές ενοχλήσεις με ραιβόκρανο/ πόνο χωρίς εκλυτική αιτία, σε μεσήλικα άτομα συνήθως στο μεσοσπονδύλιο δίσκο Α5-Α6 (ρίζα-Α6 με συμμετοχή του αντίχειρα, του μακρού δακτύλου και του δείκτη).
Μείωση έντασης ή εξάλειψη των αντανακλαστικών του δικεφάλου και βραχιονοκερκιδικού, πόνος στην οπίσθια/ πλάγια επιφάνεια του βραχίονα, στην κερκιδική επιφάνεια του αντιβραχίου, ίσως μούδιασμα στην παρειά).
Σε ασθενείς ηλικίας 70-80 ετών πιο συνηθισμένη είναι η επίδραση σε Α3-Α4, τάση.
Σπονδύλωση με νευρικό ερεθισμό του πάνω τμήματος της ΑΜΣΣ προκαλεί κυρίως κεφαλαλγία, συχνά μονόπλευρη με αντανάκλαση στον κρόταφο μέχρι και πάνω από τον οφθαλμό, μερικές φορές πόνος στον ώμο/ωμοπλάτη.
Είναι συνηθισμένα τα προβλήματα ζάλης, το αίσθημα πίεσης αυτιού, το τρεμόπαιγμα των ματιών.
Ο πόνος εκλύεται/ επιδεινώνεται στο μέγιστο εύρος κίνησης και σε καταπόνηση, στην οποία το άτομο διατηρεί τον αυχένα στην ίδια θέση για μεγάλο χρονικό διάστημα.
Θεραπεία
Φυσιοθεραπεία.
Αναλγητικά, ίσως ΜΣΑΦ.
Παραπέμψτε σε φυσιοθεραπευτή για κινητοποίηση/ προσπάθεια έλξης.
Καλή πρόγνωση σε φυσιολογικές καταστάσεις (50% σχετικά ασυμπτωματικοί μετά από 6-12 εβδομάδες, 80-90% μετά από 1 χρόνο).
Σε έντονη νευρολογική εικόνα, η οποία μπορεί να εκδηλωθεί σε στένωση τρήματος, κήλη μεσοσπονδύλιου δίσκου ή σε αυχενική σπονδυλική στένωση, μπορεί να εξεταστεί το ενδεχόμενο εγχείρησης.
Παραπομπή σε ορθοπαιδικό ή νευροχειρουργό.
Συνεχής ήπιος πόνος, ο οποίος αλλάζει μορφή σε οξύ, καυστικό έντονο πόνο, συνεπάγεται γρήγορη παραπομπή.
Σε επίδραση νεύρου του κάτω άκρου εξαιτίας αυχενικής σπονδυλικής στένωσης παρόμοια γρήγορη παραπομπή σε ορθοπαιδικό για εγχείρηση λόγω κινδύνου διατήρησης των παρέσεων.
Οι πάσχοντες από ρευματικές παθήσεις μπορεί να εκδηλώσουν μεταβολές αστάθειας ανάμεσα σε Α1 και Α2, το οποίο συνεπάγεται προσοχή και επικοινωνία με ρευματολόγο-ορθοπαιδικό-νευροχειρουργό.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Αυχενικό κολλάρο απλό,κολλάρο από θερμοπλαστικό, κολλάρο ενισχυμένο τύπου Miami, Αυχενική έλξη.
Βουβωνοκήλη
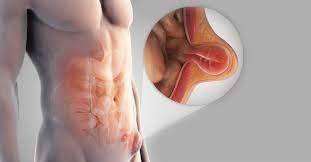 Κήλη, η οποία μετακινείται μέχρι κάτω, μέσα στο βουβωνικό πόρο.
Κήλη, η οποία μετακινείται μέχρι κάτω, μέσα στο βουβωνικό πόρο.
Πιο συχνά κατά το πρώτο έτος ζωής (συγγενής) ή γύρω στην ηλικία των 40 ετών (επίκτητη), κυρίως σε άντρες.
Αιτία
Υπάρχει κληρονομική αιτιολογία. Χαλάρωση των μυών των κοιλιακών τοιχωμάτων, υψηλή ενδοκοιλιακή πίεση (π.χ. αποφρακτικά νοσήματα των πνευμόνων, εγκυμοσύνες, καθώς και μία τάση για δυσκοιλιότητα).
Με τη σκληραγώγηση αναπτύσσεται φυσιολογικά ο μυϊκός ιστός και μειώνεται ο κίνδυνος σχηματισμού κήλης.
Άτομα με σκληρή χειρωνακτική εργασία σπάνια κινδυνεύουν να εμφανίσουν κήλη.
Συχνά εκδηλώνεται μετά από την ηλικία των 40 ετών.
Συμπτώματα
Η ανάπτυξή της στη βουβωνική χώρα μπορεί να είναι ασυμπτωματική.
Συνήθως πίεση/ αίσθημα έλξης/ άλγος χαμηλά στη βουβωνική χώρα, ιδιαίτερα στην προσπάθεια.
Παρατηρούνται και ενοχλήσεις δυσκοιλιότητας.
Σε περίσφιγξη:
Οξύ άλγος στην κήλη με εικόνα ειλεού, η οποία μπορεί να μεταπηδήσει σε περιτονίτιδα και γάγγραινα.
Διακομιδή επειγόντως σε ΤΕΠ χειρουργικής.
Θεραπεία
Μία σχηματισμένη κήλη δεν υποστρέφει, η θεραπεία είναι χειρουργική, παραπομπή.
Σε ορισμένες περιπτώσεις με μικρές κήλες και ηλικιωμένους ασθενείς χωρίς συμπτώματα ίσως αρκεί ένας κηλεπίδεσμος ( Τοποθέτηση ειδικής ζώνης με μαξιλαράκι που συμπιέζει ελαφρά την περιοχή της βουβωνοκήλης )
Περίσφιγξη:
Αναλγητικά και μυοχαλαρωτικά με τη μορφή μορφίνης και διαζεπάμης.
Προσπαθήστε να πιέσετε την κήλη προς τα πίσω και παραπέμψτε σε χειρουργό.
Μη ανατάξιμη κήλη αντιμετωπίζεται με επείγουσα εγχείρηση.
Δεν είναι ασυνήθιστη η υποτροπή μετά από την εγχείρηση.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Διάστρεμμα ποδοκνημικής
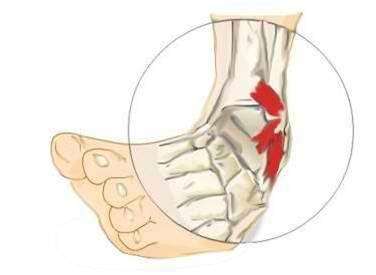 Το διάστρεμμα (στραμπούληγμα) της ποδοκνημικής προκαλείται από π.χ. στραβοπάτημα ή βηματισμό προς τα κάτω σε διαφορετικό επίπεδο, όπως σε γωνία σκαλοπατιού, κατά κανόνα διαμέσου βίαιου υπτιασμού.
Το διάστρεμμα (στραμπούληγμα) της ποδοκνημικής προκαλείται από π.χ. στραβοπάτημα ή βηματισμό προς τα κάτω σε διαφορετικό επίπεδο, όπως σε γωνία σκαλοπατιού, κατά κανόνα διαμέσου βίαιου υπτιασμού.
Αιτία
Κάκωση συνδέσμων, η οποία αφορά κυρίως την πλευρική επιφάνεια με τον πρόσθιο αστραγαλοπερονικό σύνδεσμο και τον επόμενο πτερνοπερονικό σύνδεσμο.
Σε ισχυρότερη βία μπορεί να υποστεί κάκωση ακόμη και ο δελτοειδής σύνδεσμος στην έσω επιφάνεια, όπως και ο πρόσθιος κνημοπερονιαίος σύνδεσμος, χωρίς να υπάρχει κάταγμα.
Οι κακώσεις, που συμβαίνουν μετά, συχνά συνδυάζονται με θυλακικές βλάβες και απαιτούν περισσότερο δραστική θεραπεία σε ορθοπαιδικό.
Συμπτώματα
Οίδημα, ευαισθησία και αιμάτωμα γύρω από το έξω σφυρό.
Κάκωση του πρόσθιου αστραγαλοπερονικού συνδέσμου προκαλεί εστία πόνου στο μπροστινό τμήμα της ποδοκνημικής και την πάνω επιφάνεια του άκρου ποδιού.
Κάκωση στον πτερνοπερονικό σύνδεσμο προκαλεί πόνο με επίκεντρο κάτω και ραχιαία του έξω σφυρού.
Κάκωση στο δελτοειδή σύνδεσμο προκαλεί πόνο με επίκεντρο ακριβώς ουραία στο σφυρό, πόνοι σε καταπόνηση, σε πιο βαριά διαστρέμματα ευαισθησία πάνω στον πρόσθιο (κνημοπερονιαίο) σύνδεσμο και ενδεχομένως εσωτερικά.
Θεραπεία
Στην οξεία φάση σκληρή επίδεση σε ανάρροπη θέση για 15-20 λεπτά, ώστε να αποφευχτεί αιμάτωμα/ οίδημα
(επιδέστε με ένα εντελώς τεντωμένο ελαστικό επίδεσμο [όπως π.χ. Dauerbinde] για μέγιστη συμπίεση).
Πάνω από τον επίδεσμο εφαρμόζεται κρύο επίθεμα για ανακούφιση από τον πόνο.
Σε μεμονωμένες περιπτώσεις χρειάζεται πατερίτσα (στο »λάθος» χέρι) για μερικές μέρες, αλλά η πλήρης φόρτιση και η πρώιμη κινησιοθεραπεία σε κάμψη-έκταση προσφέρει ταχύτερη βελτίωση.
Για μερικές μέρες ελαστικό συμπιεστικό επίδεσμο, ανάρροπη θέση του ποδιού σε μαλακή έδρα καρέκλας, ενώ ο ασθενής είναι καθιστός.
Σε μία επώδυνη ποδοκνημική μετά από διάστρεμμα πρέπει να ακολουθεί ενεργητική άσκηση και οπωσδήποτε να μην αφεθεί σε χαλαρή κατάσταση, πρώιμη προοδευτικά αυξανόμενη επιβάρυνση μέχρι την πλήρη φόρτιση, όσο πιο γρήγορα γίνεται, ασκήσεις συντονισμού, για να επανακτήσει, όσο πιο γρήγορα γίνεται, τη λειτουργικότητα και την κινητικότητά της.
Ίσως ΜΣΑΦ, όταν χρειάζεται σε συνδυασμό με παρακεταμόλη, για να αυξηθεί η δυνατότητα εκγύμνασης.
Σε πιο σοβαρά διαστρέμματα υποστηρικτική περίδεση με κάποιο ελαστικό επίδεσμο, χρήση ταινίας περίδεσης ή νάρθηκα (π.χ. Air-Cast) για 10-14 μέρες.
Η χρησιμότητα της ταινίας περίδεσης είναι κατά κύριο λόγο ιδιοδεκτική και δεν παρέχει καμία αυξημένη σταθερότητα.
Σε αθλητές η περίδεση με ελαστικό επίδεσμο συχνά εφαρμόζεται μέχρι το τέλος της αθλητικής περιόδου, ανάλογα με το είδος του αθλήματος και μερικές φορές μέχρι και 3 μήνες.
Πλήρη κινητική λειτουργία και ανώδυνη καταπόνηση επιτυγχάνεται συχνότερα μετά από περίπου το λιγότερο 6 εβδομάδες, ενώ ορισμένα συμπτώματα μπορούν να συνεχίζουν για αρκετούς μήνες.
Ασκήσεις ισορροπίας σε δίσκο ισορροπίας καθημερινά για 3 μήνες μειώνουν τον κίνδυνο νέων διαστρεμμάτων.
Σε επαναλαμβανόμενα διαστρέμματα πάντα η πρώτη θεραπευτική επιλογή είναι η άσκηση σύμφωνα με τα παραπάνω διαμέσου φυσιοθεραπευτή.
Αν αυτό δε βοηθάει, όσο αφορά τις κακώσεις της εξωτερικής επιφάνειας, παραπέμψτε τες σε ορθοπαιδικό για εκτίμηση της αναγκαιότητας πλαστικής του αρθρικού χόνδρου.
Χρόνια αστάθεια της ποδοκνημικής με θετική συρταροειδή δοκιμασία κ.ά. μπορεί να διερευνηθεί με αρθροσκόπηση και/ή ΜΤ, για να διαγνωστούν σχετιζόμενες βλάβες (οστεοχόνδρινα κατάγματα, συνδεσμικές κακώσεις κ.ά.).
Σε σπάνιες περιπτώσεις χρειάζεται εγχείρηση.
Οι κακώσεις της εσωτερικής επιφάνειας χρειάζονται περισσότερο χρόνο θεραπείας από ό,τι της εξωτερικής.
Καλή πρόγνωση.
Δε γίνεται εγχείρηση σε μεμονωμένη κάκωση.
Ακόμη και σε ολική ρήξη ο σύνδεσμος θεραπεύεται μαζί, αν μόνο λίγες από τις ίνες του σχετίζονται με την κάκωση.
Σε ήπιο διάστρεμμα και σωστή θεραπευτική αντιμετώπιση η επάνοδος σε αγώνα ποδοσφαίρου κτλ. μπορεί να πραγματοποιηθεί μετά από 1-2 εβδομάδες.
Κακή επούλωση κάκωσης εξωτερικού συνδέσμου μπορεί να οφείλεται σε κάκωση επιπλέον και του βραχέος περονιαίου τένοντα με μερική ρήξη του.
Αποκατάσταση ( Πρόταση των φυσικοθεραπευτών της orthomedicare )
Σε διαστρέμμα 1ου βαθμού δύναται να τοποθετηθεί ελαστικός επίδεσμος Σε 2ου Βαθμού συνίσταται μεγαλύτερη σταθεροποίηση με ποδοκνημικό νάρθηκα με αεροθάλαμο τύπου Aircast, ή ενισχυμένη με πλευρικές μπανέλες επιστραγαλίδα. Σε 3ου βαθμού κακώση συνίσταται αποφόρτηση του μέλους και τοποθέτηση ειδικού νάρθηκα ( μπότα ) ποδοκνημικής.
 Εξάρθρημα δακτύλου
Εξάρθρημα δακτύλου
Συχνότερα συμβαίνει η μεσαία φάλαγγα κάποιου από τα δάκτυλα ΙΙ-IV (όχι του αντίχειρα) να βγαίνει από την άρθρωση προς τα πίσω σε σχέση με την εγγύς φάλαγγα.
Αιτία
Συνήθως αθλητική κάκωση – υπερέκταση της κοντινής άρθρωσης, τυπική σε ισχυρή κάμψη του δακτύλου προς τα πίσω, οπότε συνθλίβεται σε διάφορες καταστάσεις με επαφή, συχνά σε τερματοφύλακες ποδοσφαίρου ή παίκτες χάντμπολ.
Αντικειμενική εξέταση
Ενδεχομένως το δάκτυλο να συνεχίζει να βρίσκεται σε παρεκτόπιση.
Διαφορετικά συχνά εκδηλώνεται οίδημα, τοπική ευαισθησία στην άρθρωση.
Τυχόν διατήρηση της αστάθειας εξετάζεται με υπερέκταση σε αντίσταση.
Εξετάζονται ακόμη και οι πλευρικοί σύνδεσμοι, όσο αφορά τυχόν αστάθεια.
Θεραπεία
Παρεκτόπιση προς τα πίσω:
Αν το δάκτυλο συνεχίζει να βρίσκεται έξω από την άρθρωση:
Αναισθησία και ανάταξη με έλξη, δηλαδή το δάκτυλο έλκεται κατά την επιμήκη κατεύθυνση του δακτύλου, μέχρι να ‘’βρεθεί’’ πάλι στη σωστή θέση.
Διενεργείται δοκιμασία σταθερότητας, ελέγξτε για τυχόν στροφική παρεκτόπιση.
Μετά από την ανάταξη ελέγξτε με ακτινογραφία.
Ακινητοποίηση για μία εβδομάδα σε λειτουργική θέση και στη συνέχεια σταθεροποίηση με ελαστικό επίδεσμο στο γειτονικό δάκτυλο για 3 εβδομάδες, ώστε να αποφευχτεί η υπερεκτασία και να επιτραπεί η φυσιολογική ενεργητική κινητικότητα των διάφορων αρθρώσεων του δακτύλου.
Παρεκτόπιση προς τα μπρος:
Συχνότερα μεγαλύτερη κάκωση με τραυματισμό της ραχιαίας επιφάνειας της μεσαίας φάλαγγας, η οποία οδηγεί σε παρεκτόπιση προς τα μπρος.
Συχνά παθαίνει βλάβη ο μηχανισμός του εκτείνοντα, ώστε το άτομο να μην μπορεί ενεργητικά να εκτείνει τη μεσαία φάλαγγα. Σταθεροποίηση σε πλήρη έκταση για έξι εβδομάδες, για να αποφευχτούν μόνιμες βλάβες, τόσο στη λειτουργία του εκτείνοντα της μεσαίας φάλαγγας, όσο και τη λειτουργία του καμπτήρα της περιφερικής φάλαγγας (ευρέως γνωστή επιπλοκή).
Αν δεν επιτευχτεί η ανάταξη, ενέχει ο κίνδυνος παραμονής βλάβης στην παλαμιαία επιφάνεια του χόνδρου.
Εμπίπτει στην αρμοδιότητα ορθοπαιδικού.
Αποκατάσταση ( Πρόταση των φυσικοθεραπευτών της orthomedicare )
Για την ακινητοποιηση δακτυλου προτεινεται το πλαστικο ναρθηκακι δακτυλου τυπου Mallet Finger, το μεταλλικο ναρθηκακι δακτυλου τυπου Finger Cot και αλλοι παρομοιας φυσεως ναρθηκες δακτυλων.
Επικονδυλίτιδα έξω, Αγκώνας των τενιστών
Εκφυλιστική κατάσταση/ κάκωση τένοντα του έξω επικονδύλου, στην κατάφυση των εκτεινόντων της πηχεοκαρπικής (του βραχέος κερκιδικού εκτείνοντα τον καρπό και ίσως του κοινού εκτείνοντα τους δακτύλους).
Αιτία
Εργασία με το άκρο χέρι της μίας πλευράς, η οποία χαρακτηρίζεται από τοπική υπερκόπωση, π.χ. χειρωνακτική εργασία, βίδωμα, κάρφωμα, δακτυλογράφηση, αθλήματα με ρακέτες, τοπικός τραυματισμός, μερικές φορές άγνωστης αιτιολογίας.
Συμπτώματα
Πόνος στον επικόνδυλο της κερκιδικής επιφάνειας του αγκώνα (συχνότερα η επικρατέστερη πλευρά), ορισμένες φορές με αντανάκλαση στον ώμο και την πηχεοκαρπική.
Μειωμένη συλληπτική ικανότητα άκρου χεριού, όπως π.χ. το κράτημα ενός χάρτινου κουτιού γάλατος.
Ο ασθενής νιώθει απώλεια μυϊκής ισχύος.
Συχνότερα άντρες 35-50 ετών.
Θεραπεία
Οι ήπιες περιπτώσεις αντιμετωπίζονται με προσωρινή ανάπαυση του καταπονημένου πάνω άκρου, ατομική φυσική άσκηση σύμφωνα με τα παρακάτω.
Ίσως ΜΣΑΦ από το στόμα ή σε μορφή γέλης.
Ξεκουράστε την προσβλημένη πλευρά.
Κατά κανόνα αυτόματη αποκατάσταση μέσα σε 1-2 χρόνια, στο 90% αυτοῒαση στη διάρκεια του πρώτου χρόνου.
Με τη φυσιοθεραπεία έχουν επιτευχτεί τα καλύτερα αποτελέσματα μεγάλης διάρκειας:
Παραπομπή σε φυσιοθεραπευτή για οδηγίες σχετικά με την ατομική γυμναστική, στις οποίες συμπεριλαμβάνονται διατάσεις των εκτεινόντων.
Επίδεσμοι επικονδυλίτιδας, ώστε να αποφορτιστεί η κατάφυση του μυός.
Βοηθούν κάπως ο βελονισμός, το κοφτό μασάζ ή η TENS.
Σε στιγμές καταπόνησης ή επαναληπτικών κινήσεων πρέπει να εμπλακεί το αρμόδιο τμήμα ιατρικής εργασίας.
Σε έντονες ενοχλήσεις εξετάζεται κατά παράδοση ένεση κορτιζόνης, που αναμιγνύεται με αναισθητική ουσία (π.χ. ένεση μεθυλπρεδνιζολόνης 1mL + μεπιβακαῒνη 10mg/mL) σε ευαίσθητα σημεία του έξω επικονδύλου (με επαφή στο οστό, για να αποφευχτούν δερματικές ατροφίες).
Δε συνιστώνται περισσότερες από 3 ενέσεις!
Οι ενέσεις μειώνουν τον οξύ πόνο, αλλά μπορούν να επιμηκύνουν το χρόνο αποκατάστασης και από μία άποψη είναι επιβλαβείς.
Άλλη μία είναι η άποψη ότι δεν προσφέρουν καλύτερο αποτέλεσμα από ό,τι η γυμναστική διαμέσου φυσιοθεραπευτή.
Αντίθετα έχει διαπιστωθεί ότι το αποτέλεσμά τους είναι αρνητικό σε επανεκτίμηση μετά από 1 χρόνο.
Μη ξεχνάτε την ατομική γυμναστική, ακόμη και μετά από ένεση κορτιζόνης (μπορεί να ξεκινήσει δύο ημέρες μετά την ένεση).
Σε περιπτώσεις ανθεκτικές στη θεραπεία > 12 μήνες ίσως χρειάζεται παραπομπή σε ορθοπαιδικό με ερώτημα σχετικά με αναγκαιότητα χειρουργικής αντιμετώπισης, ωστόσο είναι αμφιλεγόμενη η χρησιμότητα επέμβασης εξαιτίας του ό,τι σπάνια επιτυγχάνεται το επιθυμητό αποτέλεσμα και λόγω της αυτόματης θεραπείας στην πορεία της ασθένειας.
Αποκατάσταση ( Πρόταση των φυσικοθεραπευτών της orthomedicare )
Το περιαγκώνιο επικονδυλίτιδας με σιλικόνη και το περιαγκώνιο τύπου Double Lock ή ακινητοποίηση της έκτασης πηχεοκαρπικής με πηχεοκαρπικό νάρθηκα βοηθούν στην ταχύτερη αποκατάσταση της συγκεκριμένης πάθησης.
Επικονδυλίτιδα έσω, Αγκώνας του γκολφ
Ορισμός
Εκφυλιστική κατάσταση/ κάκωση της κατάφυσης του τένοντα κοντά στον έσω επικόνδυλο κάτω από τον αγκώνα (καμπτήρες πηχεοκαρπικής).
Δε σχετίζεται με φλεγμονή, εκτός από πιθανή φλεγμονή εντελώς στην έναρξη.
Αιτία
Καταπόνηση των καμπτήρων της πηχεοκαρπικής του αντιβραχίου.
Συνηθισμένη κατάσταση στο άθλημα του γκολφ, αλλά και σε άλλες φυσικές δραστηριότητες.
Συμπτώματα
Πόνος και μερικές οίδημα στο έσω επικόνδυλο του αγκώνα σε καταπόνηση του άκρου χεριού και του πάνω άκρου.
Ορισμένες φορές αντανάκλαση πόνου στο προσβλημένο αντιβράχιο, πηχεοκαρπική και ώμο.
Δευτεροπαθής μυϊκή αδυναμία.
Θεραπεία
Όπως στην έξω επικονδυλίτιδα (αγκώνα των τενιστών), συντηρητική θεραπεία, ίσως με ΜΣΑΦ και/ή παρακεταμόλη από το στόμα, ασκήσεις γυμναστικής διαμέσου φυσιοθεραπευτή, ίσως βελονισμός.
Σε μακρόχρονες ενοχλήσεις δίνεται μεγαλύτερη σημασία σε έκκεντρη καταπόνηση.
Ο χρόνος αποκατάστασης φυσιολογικά είναι μεγαλύτερος στην έσω από ό,τι στην έξω επικονδυλίτιδα.
Μπορεί να εξεταστεί το ενδεχόμενο ένεσης στεροειδούς με αναλγητικά γύρω από την περιοχή του έσω επικονδύλου, κάτι το οποίο μπορεί να ανακουφίσει από τον πόνο, αλλά επιμηκύνει το χρόνο αποκατάστασης.
Όχι στον τένοντα και αυστηρά σε μεμονωμένες περιπτώσεις! Κάντε την ένεση, μέχρι να αγγίξει το οστό, για να αποφευχτούν δερματικές ατροφίες.
Προσέξτε τη διαδρομή του ωλένιου νεύρου!
Εγχείρηση σπάνια.
Αποκατάσταση ( Πρόταση των φυσικοθεραπευτών της orthomedicare )
Όπως και στην επικονδυλίτιδα έξω, το περιαγκώνιο επικονδυλίτιδας με σιλικόνη και το περιαγκώνιο τύπου Double Lock ή ακινητοποίηση της έκτασης πηχεοκαρπικής με πηχεοκαρπικό νάρθηκα βοηθούν στην ταχύτερη αποκατάσταση και αυτής της πάθησης.
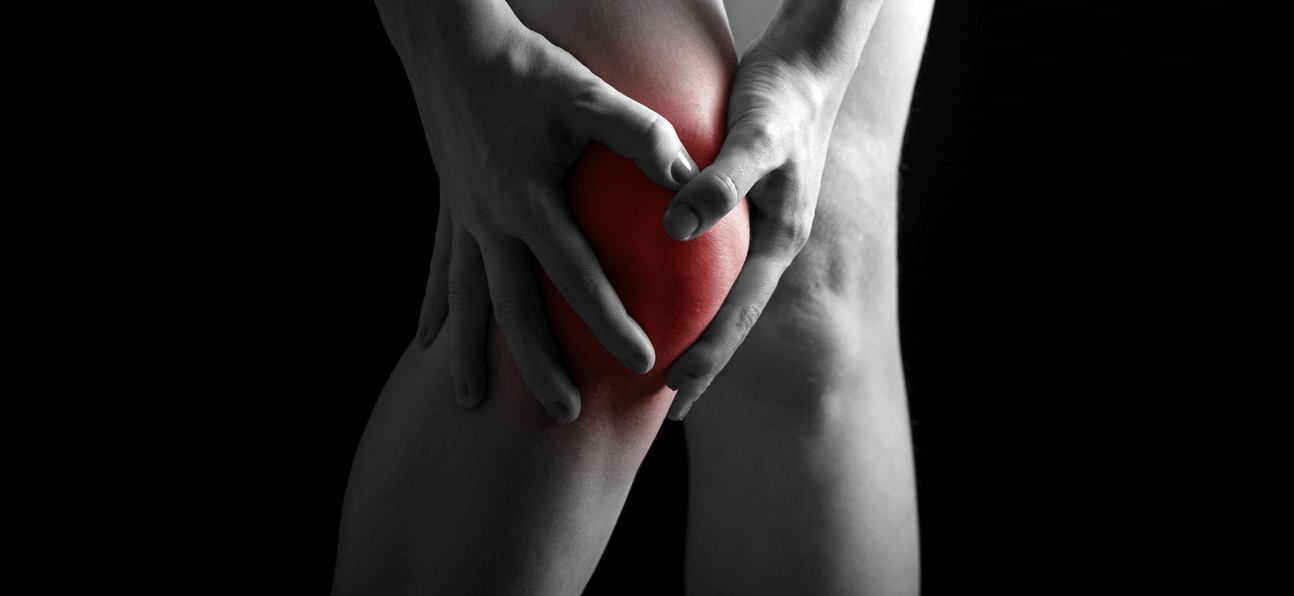 Κάκωση έξω μηνίσκου
Κάκωση έξω μηνίσκου
Μερική ή ολική κάκωση του εξωτερικού μηνίσκου του γόνατου.
Αιτία
Βλέπε Κάκωση έσω μηνίσκου παρακάτω.
Συμπτώματα
Πόνος στην εξωτερική πλευρά του γόνατου στο αρθρικό διάστημα, οίδημα άρθρωσης.Συχνά περισσότερος πόνος από ό,τι σε κακώσεις έσω μηνίσκου, πιο σπάνια ‘’κλείδωμα’’.
Σε έναν μηνίσκο, που έχει υποστεί κάκωση, αυξάνει ο κίνδυνος ανάπτυξης οστεοαρθρίτιδας.
Θεραπεία
Βλέπε Κάκωση έσω μηνίσκου παρακάτω.
Ο κίνδυνος ανάπτυξης οστεοαρθρίτιδας είναι μεγαλύτερος από ό,τι σε κάκωση έσω μηνίσκου.
Κάκωση έσω μηνίσκου
Κάκωση του έσω μηνίσκου του γόνατου.
Αιτίες
Τραυματισμός, στροφή γόνατου με καταπόνηση, κάθισμα στις φτέρνες ή εκφυλιστικές αλλοιώσεις χωρίς αξιοσημείωτο τραυματισμό.
Το τελευταίο αφορά έναρξή του από την ηλικία των 35 ετών και ως μέρος ανάπτυξης οστεοαρθρίτιδας γενικά στο γόνατο.
Συνηθισμένη κάκωση στον αθλητισμό, κυρίως σε στροφή του γόνατου ή κάθισμα στις φτέρνες (π.χ. σε προσγείωση μετά από άλμα).
Η κάκωση έσω μηνίσκου είναι πιο συνηθισμένη από ό,τι η κάκωση του έξω εξαιτίας μειωμένης κινητικότητας του μηνίσκου.
Μπορεί να σχετίζεται με συνδεσμικές βλάβες, κυρίως στον έσω πλάγιο σύνδεσμο.
Συμπτώματα
Ήπιο οίδημα γόνατου, ευαισθησία στο αρθρικό διάστημα. ‘’Κλειδώματα’’ του γόνατου πότε-πότε σχεδόν ισοδυναμεί με τη διάγνωση.
Οξείς πόνοι, κριγμός, ελαττωματική ικανότητα ευθειασμού εγκυμονούν υποψία βλάβης μηνίσκου/μέρους του μηνίσκου.
Θεραπεία
Στην πράξη η θεραπεία στις περισσότερες περιπτώσεις με υποψία ήπιας κάκωσης μηνίσκου (χωρίς ταυτόχρονη κάκωση συνδέσμου) αντιμετωπίζονται με συντηρητική θεραπεία. Σε κλείδωμα συστήνεται παραπομπή έγκαιρα, αλλιώς χρειάζεται λειτουργική αποκατάσταση διαμέσου φυσιοθεραπευτή σε κάθε περίπτωση για διάρκεια 6 μηνών με τακτική άσκηση.
Συχνά χορηγούνται ΜΣΑΦ από το στόμα.
Αν δεν υπάρχει βελτίωση μ’ αυτήν τακτική, δηλαδή παραμονή πόνου, επιλεκτικά παραπομπή σε ορθοπαιδικό με ερώτημα για την αναγκαιότητα ΜΤ και/ή αρθροσκοπική διάγνωση και θεραπεία.
Σήμερα σε νεότερα άτομα επιχειρείται αποκατάσταση του μηνίσκου. Μετά από κακώσεις μηνίσκων είναι αυξημένος ο κίνδυνος ανάπτυξης οστεοαρθρίτιδας στο γόνατο.
Σε οξείες (αθλητικές) κακώσεις σε νεότερα άτομα γίνεται εγχείρηση με επιτυχία, π.χ. σε μηνίσκο με βλάβη, η οποία πρέπει να γίνει σε σύντομο χρονικό διάστημα μετά από τον τραυματισμό.
Συχνά αναμένεται η παρέλευση 2-3 εβδομάδων μετά από κάκωση μηνίσκου, αλλά, αν και τότε συνεχίζεται η μειωμένη κινητικότητα του γόνατου ή τα μπλοκαρίσματα, γίνεται παραπομπή σε ορθοπεδικό για εγχείρηση.
Αποκατάσταση ( Πρόταση των φυσικοθεραπευτών της orthomedicare )
Συστηνεται ακινητοποιηση της αρθρωσης με τη βοηθεια επιγονατιδων και ναρθηκων γονατος.
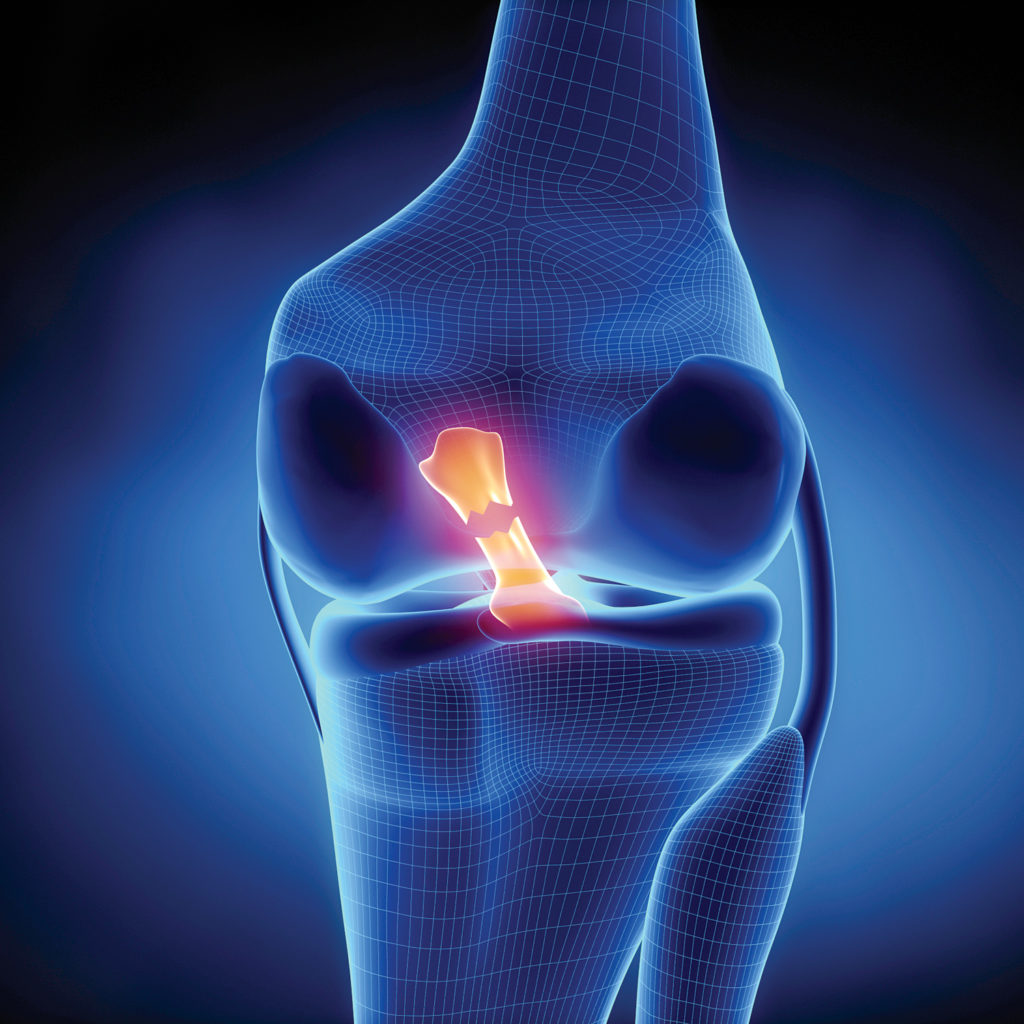 Κάκωση χιαστού συνδέσμου γόνατου
Κάκωση χιαστού συνδέσμου γόνατου
Κάκωση του πρόσθιου ή οπίσθιου χιαστού συνδέσμου του γόνατου.
Αιτίες
Ο πρόσθιος χιαστός σύνδεσμος στις τυπικές περιπτώσεις μπορεί να υποστεί κάκωση από τραυματισμό της μορφής της υπερέκτασης, στροφής του γόνατου ή του αθλούμενου, ‘’που κάθισε στο γρασίδι με το πόδι’’.
Η κάκωση του πρόσθιου χιαστού συνδέσμου είναι σημαντικά πιο συνηθισμένη αθλητική κάκωση από ό,τι του οπίσθιου χιαστού συνδέσμου και χαρακτηρίζεται από πιο έντονη συμπτωματολογία.
Ο οπίσθιος χιαστός σύνδεσμος τυπικά παθαίνει κάκωση σε άμεση άσκηση βίας στην εγγύς πρόσθια επιφάνεια την κνήμης, πχ. σε τερματοφύλακα, που ορμάει στο ποδόσφαιρο, ο οποίος δέχεται απευθείας άσκηση βίας στο πάνω τμήμα της κνήμης, σε αυτοκινητιστικά ατυχήματα, στα οποία το γόνατο πλήττεται στο ταμπλό.
Επίσης άσκηση βίας ραιβότητας/ βλαισότητας στο γόνατο, που βρίσκεται σε έκταση.
Προδιαθετικοί παράγοντες:
Η κάκωση χιαστού συνδέσμου αποτελεί μία συνηθισμένη κάκωση στα ομαδικά αθλήματα με συχνή σωματική επαφή, όπως πχ. στο χάντμπολ και το ποδόσφαιρο.
Είναι σημαντικά πιο συνηθισμένα σε γυναίκες πιθανόν λόγω πολλαπλών αιτιών, ένα μέρος των οποίων δεν έχει καταγραφεί ακόμη πλήρως, όπως ορμονικών παραγόντων, ανατομικών παραλλαγών, μικρότερης δύναμης, διατροφής, προπόνησης κ.ά., που μπορεί να παίζουν κάποιο ρόλο.
Συμπτώματα
Σε κάκωση πρόσθιου χιαστού συνδέσμου προκαλούνται οξέα συμπτώματα πόνου και μιας αίσθησης ότι ‘’κάτι έχει υποστεί ζημιά’’, το γόνατο γίνεται γρήγορα οιδηματώδες (μέσα σε 6 ώρες = μεγάλη πιθανότητα για κάκωση χιαστού συνδέσμου).
Ο ασθενής έχει μία αίσθηση ότι το γόνατο υποχωρεί προς τα πίσω, είναι ασταθές.
Ο ασθενής δυσκολεύεται να κατεβεί τη σκάλα λόγω της αστάθειας.
(Αν η δυσκολία περιορίζεται μόνο στη βάδιση, αποτελεί καλό προγνωστικό σημείο.)
Η κάκωση του οπίσθιου χιαστού συνδέσμου προκαλεί λιγότερα συμπτώματα και μικρότερο οίδημα.
Η κάκωση χιαστού συνδέσμου αυξάνει τον κίνδυνο ανάπτυξης οστεοαρθρίτιδας.
Θεραπεία
Στη οξεία φάση γενικά η αντιμετώπιση είναι η συνηθισμένη, που χρειάζεται σε έναν αθλητικό χώρο (χώρο τραυματισμού) με συμπιεστική περίδεση, εφαρμογή ψύχους και αποφόρτιση.
Σε δραστήριους νεότερους αθλητές η εγχείρηση στο οξύ στάδιο συχνά αποτελεί τη θεραπεία πρώτης εκλογής.
Απαιτείται πολλή προσπάθεια από τον ασθενή για 6-12 μήνες με έντονη κινησιοθεραπεία και προπόνηση ισχύος μετεγχειρητικά.
Η αρθροσκοπική ανακατασκευή του χιαστού συνδέσμου συχνά διενεργείται σε στάδιο ηρεμίας μετά από αποκατάσταση 4-6 μηνών, ώστε να δοθεί χρόνος στο οίδημα να ελαττωθεί, να ενισχυθούν οι μύες και να αποκατασταθεί η κινητικότητα.
Για άτομα, που δεν ανήκουν στην κατηγορία των δραστήριων νέων αθλητών, δεν προβλέπεται εγχείρηση.
Ο βασικός κανόνας εδώ έχει να κάνει με τη μυϊκή αποκατάσταση με επανεκτίμηση μετά από 3-4 μήνες.
Όλο και περισσότερο αμφισβητείται το αν η εγχείρηση του πρόσθιου χιαστού συνδέσμου αποτελεί καλύτερη λύση από την πρώιμη αποκατάσταση σε έμπειρο φυσιοθεραπευτή.
Η παρακολούθηση δύο χρόνια μετά από τον τραυματισμό δείχνει για την πλειονότητα το ίδιο αποτέλεσμα.
Οι κακώσεις του χιαστού συνδέσμου είναι επικίνδυνες και συχνά συνεπάγονται σοβαρές συνέπειες για τους αθλητές με διακοπή της αθλητικής τους καριέρας. Στη μετέπειτα πορεία συχνά εκδηλώνεται οστεοαρθρίτιδα. Η εγχείρηση δε μειώνει τον κίνδυνο για ανάπτυξη οστεοαρθρίτιδας.
Στα κατάγματα της αρθρικής επιφάνειας γίνεται διερεύνηση με ΜΤ ή αξονική τομογραφία και θα πρέπει να χειρουργούνται, όσο πιο γρήγορα γίνεται.
Έχει διαπιστωθεί ότι οι κακώσεις των πρόσθιων χιαστών συνδέσμων θα μπορούσαν να προληφθούν με τη βοήθεια νευρομυϊκού προγράμματος προθέρμανσης 2 φορές/ εβδομάδα, το οποίο επικεντρώνεται στον έλεγχο και τη σταθερότητα του γόνατου.
Αποκατάσταση ( Πρόταση των φυσικοθεραπευτών της orthomedicare )
Συστηνεται ακινητοποιηση της αρθρωσης με τη βοηθεια επιγονατιδων και ναρθηκων γονατος όπως και στις περιπτωσεις κακωσεων μηνισκου.
Κάταγμα κλείδας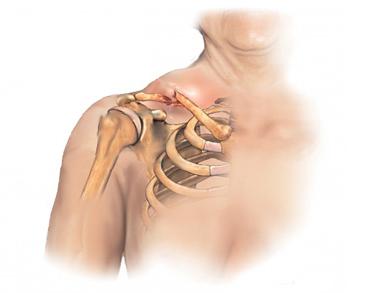
Ορισμός
Κάταγμα κλείδας, συνήθως μεταξύ του μέσου και του εξωτερικού ενός τρίτου.
Αιτία
Συχνότερα σε πτώση με τεντωμένο πάνω άκρο ή βία απευθείας στον ώμο. Εξαιτίας του ότι οι μύες είναι στερεωμένοι στην κλείδα το τμήμα του κατάγματος έλκει σε διάφορες κατευθύνσεις και διαπιστώνεται συχνά μετατόπιση του κατάγματος.
Συμπτώματα
Πόνος και συχνά ορατή παραμόρφωση σε μετατοπισμένο κάταγμα.
Θεραπεία
Αρχικά συντηρητική θεραπεία.
Καθησύχαση του ασθενή, αναλγητικά και ενδεχομένως ακινητοποίηση του πάνω άκρου με τρίγωνο επίδεσμο ή όπως ονομάζεται επίδεσμος-8 για μερικές μέρες, εβδομάδα/ εβδομάδες για την ανακούφιση από τον πόνο.
Στη συνέχεια προοδευτική αύξηση της κινητοποίησης του ώμου και του πάνω άκρου. Κάποια μικρή μετατόπιση είναι αποδεκτή.
Χειρουργική θεραπεία σε μετατοπισμένα ή αμβλέα τμήματα κατάγματος, από τα οποία υπάρχει κίνδυνος διάτρησης του δέρματος ή επίδραση των νεύρων ή των αγγείων.
Η χειρουργική σταθεροποίηση είναι δυσχερής λόγω κινδύνου θραύσης του υλικού εξαιτίας υψηλής κινητικότητας της κλείδας.
Σε έντονα συμπτώματα, που επιμένουν, ίσως χρειαστεί εγχείρηση.
Στο σημείο του κατάγματος διαπιστώνεται ευδιάκριτος πώρος οστού εξαιτίας της υποδόριας κατάστασης του οστού.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Στην συντηριτικη αντιμετωπιση της παθησης σημαντικο ρολο παιζει η ακινητοποιηση του ανω ακρου με ειδικο ναρθηκα ωμου – κλειδας .
Μουδιάσματα άνω άκρου
Ορισμός
Ο όρος μπορεί να συνεπάγεται διαταραχή νευρολογική, -της ισχύος, -μείωσης έντασης αντανακλαστικών, -κυκλοφορική, επώδυνη κατάσταση διαφορετικής έντασης, αλλά και μη ειδικό αίσθημα μουδιάσματος και δυσφορίας στο πάνω άκρο.
Αιτίες/ Συμπτώματα
Αντανακλαστικά συμπτώματα στο πάνω άκρο λόγω μυαλγίας/σημείων σκανδάλης του αυχένα/της ωμοπλάτης, στενότητα χώρου γύρω από τα αγγεία και το νευρικό πλέγμα του ώμου/της περιοχής της ωμοπλάτης, κεντρική νευρολογική επίδραση (στον αυχένα/το βραχιόνιο πλέγμα) ή στα περιφερικά/απομακρυσμένα νεύρα του χεριού: Αγγειακές, Μυϊκές, Νευρολογικές, Οστεοαρθρίτιδα.
Αιτία:

Στενό πέρασμα για το βραχιόνιο πλέγμα διαμέσου της μυϊκής μάζας των σκαληνών, ινώδης ιστός (ανάμεσα στη ΣΣ και την πρώτη πλευρά) ή όταν μία αυχενική πλευρά πιέζει τα αιμοφόρα αγγεία (μασχαλιαία αρτηρία, υποκλείδιος φλέβα) και το νευρικό πλέγμα.
Συμπτώματα:
Συχνότερα προσβάλλονται γυναίκες της ανώτερης μέσης ηλικίας, πόνος από τον αυχένα-το θώρακα προς το πάνω άκρο και οίδημα/αίσθημα βάρους μετά από προσπάθεια.
Φαινόμενο Raynaud και παραισθησίες μπορούν να αποτελούν μέρος του συνδρόμου, συνήθως στην ωλένη.
Θεραπεία
Εξαρτάται από την αιτία.
Συνήθως η θεραπεία γίνεται με φυσικά μέσα.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Εξαρταται και παλι από την αιτια. Σε κάθε περιπτωση ενδεικνειται η εφαρμογή πάγου ή θερμότητας με ειδικα επιθεματα όπως και η υποστήριξη του αυχένα με κολαρο και μαξιλαρια αυχενα.
 Οστεοαρθρίτιδα γόνατος
Οστεοαρθρίτιδα γόνατος
Ορισμός
Η συνηθέστερη αρθροπάθεια:
‘’Φυσιολογική γήρανση άρθρωσης’’, αργόσυρτη προοδευτική κατάσταση με αναγέννηση της άρθρωσης, συμμετοχή του αρθρικού χόνδρου με ατροφία και δημιουργία ρωγμών.
Δεν πρόκειται για νόσο, που προσβάλλει μόνο το χόνδρο, αλλά προσβάλλει ολόκληρη την άρθρωση (μηνίσκους, αρθρική κάψα, μυς, οστά).
Η φλεγμονώδης διαδικασία αποτελεί ένα μικρό τμήμα της εξέλιξης της οστεοαρθρίτιδας στο προχωρημένο της στάδιο.
Αιτία
Ανισορροπία μεταξύ της δημιουργίας και του καταβολισμού του χόνδρου.
Η κληρονομικότητα, το υπερβολικό βάρος σώματος, η ηλικία, το φύλο (συχνότερα γυναίκες), η καταπόνηση, η μυϊκή αδυναμία, η άθληση, από τραυματισμούς, η λοίμωξη, το κάπνισμα.
Συμπτώματα
Δυσκαμψία, οίδημα, επώδυνη άρθρωση.
Αρθραλγία σε καταπόνηση (κυρίως των γονάτων), άλγος ηρεμίας (κυρίως του ισχίου), ακαμψία, μειωμένη ακτίνα κίνησης, άλγος κίνησης, λανθασμένη στήριξη, οίδημα άρθρωσης, κριγμοί.
Μειωμένη μυϊκή ισχύς, καθώς και μυαλγία γύρω από την άρθρωση.
Η οστεοαρθρίτιδα ισχίου νέων ατόμων συχνά ξεκινάει ως άλγος περιστροφής, κυρίως στη μέγιστη εσωτερική περιστροφή, η οποία μπορεί να υποστεί περιορισμό ακόμη και σε πρώιμο στάδιο.
Η βλάβη εξελίσσεται σε μεγαλύτερο διάστημα με σταδιακή αύξηση και συχνά διακύμανση των συμπτωμάτων.
Προσβάλλονται κυρίως το γόνατο, το ισχίο, η ΣΣ (σπονδύλωση), αργότερα η ποδοκνημική και τα χέρια (αρθρώσεις –ΑΜΦ/-ΕΜΦ, βάση αντίχειρα).
Θεραπεία
Φυσικοθεραπεία
Πολλοί ασθενείς μετά απ’ αυτό δε χρειάζονται εγχείρηση και μειώνουν την κατανάλωση αναλγητικών.
Το αποτέλεσμα της TENS σε αρθραλγία του γόνατου είναι τεκμηριωμένο.
Ίσως βοηθητικά μέσα, όπως πατούσες απορρόφησης κραδασμών, ψηλότερες καρέκλες.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Βοηθητικά μέσα βάδισης δοκιμάζονται με τη βοήθεια του φυσιοθεραπευτή.
Νάρθηκες γύρω από το γόνατο σε πόνο και λανθασμένη στήριξη.
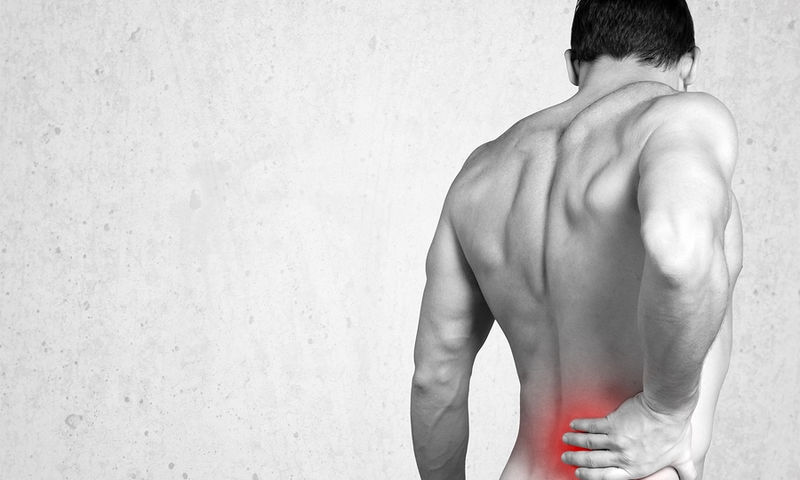 Οσφυαλγία – Οσφυαλγία οξεία
Οσφυαλγία – Οσφυαλγία οξεία
Ορισμός
Αιφνίδια εκδήλωση πόνου ΣΣ, κατά κανόνα στην ΟΜΣΣ, απουσία αντανάκλασης πόνου χαμηλότερα από το γόνατο και απουσία νευρολογικής σημειολογίας.
Αιτίες
Προκαλείται από συνηθισμένες κινήσεις ρουτίνας, όπως φτάρνισμα, απρόσεκτη κίνηση, ανύψωση βάρους
(ιδιαίτερα σε θέσεις εργασίας καθιστές και σε στροφή) ή εργασία σε δονούμενες επιφάνειες (π.χ. περονοφόρα, τρακτέρ).
Υπάρχει ασάφεια ως προς τις δομές, που προκαλούν τον πόνο.
Συμπτώματα
Πόνος από την οσφύ προς τα κάτω στην περιοχή των γλουτών, συχνά απαιτούνται αναλγητικά.
Οι κινήσεις του σώματος και οι περίπατοι, όταν γίνουν εφικτά, ανακουφίζουν συχνά.
Θεραπεία
Αναλγητικά, ΜΣΑΦ, εφαρμογή θερμότητας στην προσβλημένη περιοχή (θερμοφόρα, περίπατοι) συνδυασμένη με προσεκτική διάταση των μυϊκών τμημάτων με δυσκαμψία.
Στην οξεία φάση μπορεί η αντιμετώπιση τόσο από χειροπράκτη, όσο και μασέρ, καθώς και φυσιοθεραπευτή (προτιμότερο φυσιοθεραπευτής με ειδική εκπαίδευση στην ορθοπαιδική χειροπρακτική), να προσφέρουν ικανοποιητικά αποτελέσματα.
Σε πιο δύσκολες καταστάσεις ανάπαυση σε θέση ψοῒτη, που σημαίνει μαξιλάρι/ σκαμνί κάτω από τα άκρα πόδια και τις κνήμες, ώστε τα γόνατα και τα ισχία να διατηρούνται κάθετα, όπως και προοδευτική φυσική δραστηριότητα.
Με τη γρήγορη επάνοδο στις καθημερινές δραστηριότητες/ εργασία έχει φανεί ότι επιτυγχάνεται καλύτερη ανάρρωση από ό,τι με αναρρωτική άδεια μεγάλης χρονικής διάρκειας και παθητικότητα, άσκηση της σπονδυλικής στήλης, γυμναστική στο νερό, περίπατοι.
Στο λαγονοσφυϊκό σύνδρομο μπορεί με τοπική ένεση ξυλοκαῒνης να επιτευχτεί γρήγορη (αλλά προσωρινή) απουσία του πόνου. Συνιστάτται επιπλέον διερεύνηση, αν η ανάρρωση δεν εξελιχτεί φυσιολογικά.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Προτεινονται οι ζωνες οσφυος και οι ναρθηκες κορμου για συγκρατηση της Οσφυικης Μοιρας της Σπονδυλικης Στηλης.
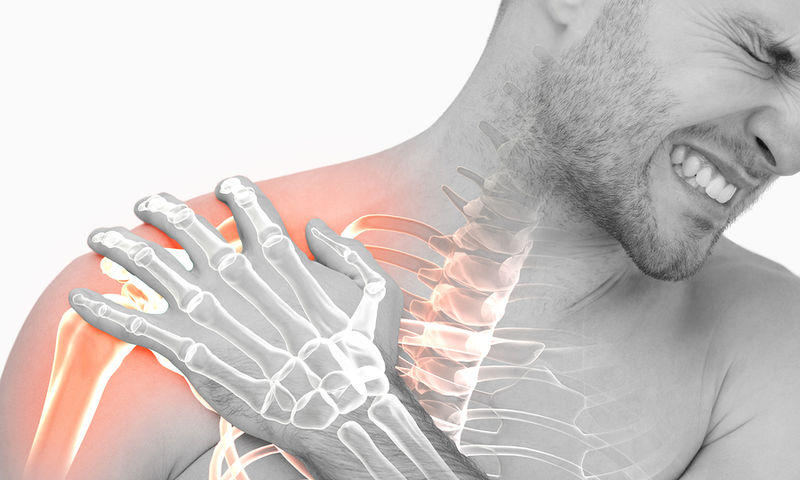 Παγωμένος ώμος, Συμφυτική θυλακίτιδα
Παγωμένος ώμος, Συμφυτική θυλακίτιδα
Ορισμός
Δυσκαμψία και πόνος στην άρθρωση του ώμου για διάρκεια 3-6 μηνών ή περισσότερο.
Αιτίες
Ο αρθρικός θύλακος γίνεται δύσκαμπτος και άκαμπτος από άγνωστη αιτία με αύξηση του κινδύνου σε ακινησία του άνω άκρου (π.χ. μετά από κάκωση, εγχείρηση, ΑΕΕ).
Υπάρχει σαφής υπερεκπροσώπηση σε διαβητικούς, καθώς και σε υποθυρεοεδισμό.
Ο κίνδυνος επίσης είναι μεγάλος μετά από λήψη ινσουλίνης > 10 χρόνια.
Η πρόγνωση για επανάκτηση της κινητκότητας του ώμου είναι χειρότερη σε διαβητικούς.
Οι γυναίκες, που προσβάλλονται από παγωμένο ώμο, είναι περισσότερες από τους άντρες, συνηθέστερα στην ηλικία των 40-60 ετών, μερικές φορές μετά από τραυματισμό του ώμου.
Συμπτώματα
Η νόσος ξεκινάει συχνά αθόρυβα με προοδευτική αύξηση και πόνο ηρεμίας για μήνες μέχρι και μισό χρόνο.
Στη συνέχεια ακολουθεί στάδιο ισχυρής έκπτωσης της κινητικότητας για μερικούς μήνες μέχρι και ένα χρόνο. Τότε ο ώμος γίνεται δύσκαμπτος με δυσχέρεια κίνησης, αλλά ο πόνος ελαττώνεται.
Η ασθενής δυσκολεύεται πολύ να χτενιστεί, να κουμπώσει το στηθόδεσμο ή να βγάλει το πορτοφόλι από την πίσω τσέπη.
Ο πόνος συχνά γίνεται ενοχλητικός πριν από τη νυκτερινή κατάκλιση με αυτόματη αποκατάσταση μετά από 1-3 μήνες, αλλά συχνά με διατήρηση των συμπτωμάτων ακόμη και για πολλά χρόνια.
Θεραπεία
Παραπομπή σε φυσιοθεραπευτή, ώστε η ασθενής να ξεκινήσει την ατομική της άσκηση.
Αυτό χρειάζεται, για να διατηρήσει την κινητικότητα, που έχει απομείνει και για να διατηρήσει το μυϊκό ιστό σε καλή κατάσταση.
Η έντονη άσκηση παραπάνω από το κανονικό θεωρείται ότι επιδεινώνει την κατάσταση.
Ο πόνος αντιμετωπίζεται με αναλγητικά, ενώ μπορούν να χορηγηθούν δοκιμαστικά ΜΣΑΦ και ενδοαρθρικές ενέσεις κορτιζόνης.
Χορήγηση κορτιζόνης από το στόμα με τη μορφή 30 mg πρεδνιζολόνης καθημερινά για διάρκεια 3 εβδομάδων και μετά σταδιακή μείωση σε διάρκεια τριών εβδομάδων.
Όταν πρόκειται για ισχυρούς πόνους, προσφέρουν ικανοποιητικό αποτέλεσμα.
Η εξέλιξη της νόσου είναι μακροχρόνια, αλλά συχνότερα χαρακτηρίζεται από αυτόματη αποκατάσταση με δεδομένη έκπτωση της κινητικότητας.
Η πρόγνωση είναι χειρότερη σε διαβητικούς.
Αν κριθεί απαραίτητο, επικοινωνήστε με ορθοπαιδική κλινική με ερώτημα για αρθροσκοπική αποκατάσταση του θυλάκου και των συμφύσεων.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Όταν ο ασθενης δεν βρισκεται σε περιοδο φυσικοθεραπειας και ασκησης, η ακινητοποιηση της ωμικης ζωνης με φακελους αναρτησης βοηθα στην αποφορτιση της περιοχης.
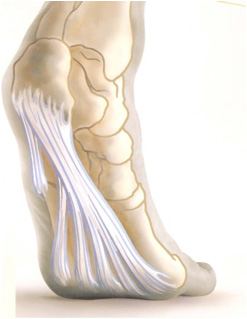 Πελματιαία απονευρωσίτιδα, Άκανθα φτέρνας
Πελματιαία απονευρωσίτιδα, Άκανθα φτέρνας
Ορισμός
Φλεγμονή/ τενοντίτιδα, ίσως με αποτιτάνωση, κατά την οποία η πελματιαία περιτονία μένει σταθερή στο οστό της φτέρνας.
Αιτίες
Αντίδραση υπερκαταπόνησης, π.χ. σε παχυσαρκία, ακατάλληλα παπούτσια, συχνές ενοχλήσεις σε αθλούμενους (τρέξιμο, άλμα) σε σκληρή επιφάνεια, κυρίως αν τα παπούτσια είναι ακατάλληλα.
Μπορεί επίσης να πρόκειται για μία μερική έλλειψη της κατάφυσης.
Υψηλή και αντίστοιχα χαμηλή ποδική καμάρα προδιαθέτει για άκανθα φτέρνας, όπως και η μεγάλη ηλικία και ο αυξημένος πρηνισμός της ποδοκνημικής.
Εκδηλώνεται επίσης σε αυξημένο βαθμό σε νόσο Bechterew και άλλες σπονδυλαρθρίτιδες.
Συμπτώματα
Δυσχέρεια φόρτισης εξαιτίας πόνου κεντρικά κάτω από τη φτέρνα, κυρίως πρωινός πόνος.
Τα προβλήματα μπορεί να είναι μακροχρόνια, αλλά υποχωρούν αυτόματα μέσα σε περίπου 18 μήνες.
Θεραπεία
Συχνά δυσθεράπευτη κατάσταση στο οξύ της στάδιο, εντούτοις με καλή πρόγνωση:
Παπούτσια, που να απορροφούν τους κραδασμούς, μείωση της άσκησης με τρέξιμο με αντίστοιχη αύξηση, π.χ. της κολύμβησης ή της ποδηλασίας, ανατομικά πέλματα, που χαλαρώνουν (τα οποία ψαλιδίζονται, ώστε να έχουν σχήμα-U για το επώδυνο σημείο φόρτισης) ή μαξιλαράκι φτέρνας.
Ανατομικά πέλματα υπάρχουν διαθέσιμα σε φαρμακεία ή καταστήματα ορθοπαιδικών ειδών και ειδών υγειονομικής περίθαλψης, ορθοπαιδικά ενθέματα διαμέσου τεχνικών κατασκευής ορθοπαιδικών ειδών, τόσο για αποφόρτιση της ευαίσθητης περιοχής, όσο και για υποστήριξη της ποδικής καμάρας. ΜΣΑΦ.
Εφαρμόστε κολλητικό επίδεσμο γύρω από την φτέρνα + επίσης στην κάτω επιφάνεια του ποδιού, ώστε ο ιστός του άκρου ποδιού να μετατοπίζεται εσωτερικά.
Διατάσεις της πελματιαίας περιτονίας (με ραχιαίες κάμψεις των δακτύλων), ίσως μείωση βάρους.
Παραπομπή σε φυσιοθεραπευτή για ενδυνάμωση των μυών του άκρου ποδιού, καθώς και για οδηγίες σχετικά με την τεχνική τρεξίματος (κατά το οποίο πρώτα πρέπει να έρχεται σε επαφή με το έδαφος η φτέρνα).
Σε σπάνιες περιπτώσεις χειρουργική παρέμβαση.
Αυτόματη ανάρρωση μέσα σε 1-2 χρόνια.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Υποπτέρνια σιλικόνης αλλα και ολοκληρα πελματα είναι ικανα να βοηθησουν στην αντιμετωπιση των συμπτωματων. Προτεινεται η κατασκευη εξατομικευμενων πελματων , μετα από πελματογραφημα .
 Ραιβόκρανο (Tortikollis)
Ραιβόκρανο (Tortikollis)
Αιτίες
Συχνότερα μυϊκές.Σε παιδιά μερικές φορές λοίμωξη του φάρυγγα με οίδημα λεμφαδένων.
Μία ασυνήθιστη, αλλά επικίνδυνη αιτία ραιβόκρανου είναι η μετατόπιση ή το υπερξάρθρημα κάποιας από τις αρθρώσεις της ΑΜΣΣ σε ασθενείς ρευματοειδών νοσημάτων.
Η άρθρωση μπορεί επίσης να ακινητοποιηθεί εξαιτίας συμπίεσης μηνίσκου στις ζυγοαποφυσιακές αρθρώσεις της ΣΣ.
Βλέπε το υποκεφάλαιο Αυχεναλγία για περισσότερες αιτίες.
Συμπτώματα
Ο πόνος εντοπίζεται στον αυχένα ή σε κάποια από τις γειτονικές περιοχές.Το κεφάλι παραμένει εντελώς ακίνητο, συχνά με ελαφριά κλίση.
Αντικειμενική εξέταση
Πόνος σε στροφικές κινήσεις του αυχένα σε σχέση με τον κορμό, ερμηνεύεται ως ‘’η οσφυαλγία του τραχήλου’’.Θεραπεία
Κατά κανόνα αυτοϊώμενη μέσα σε μία εβδομάδα, κινησιοθεραπεία.Ο ασθενής συνεχίζει τις συνηθισμένες του δραστηριότητες και παραμένει δραστήριος.
Αν χρειαστεί προσωρινή χορήγηση αναλγητικών ή ΜΣΑΦ, ενδεχομένως με κωδεῒνη και ίσως μυοχαλαρωτικά σκευάσματα.
Σε ισχυρή ακινητοποίηση μπορεί να υπάρξει ακόμη και ένδειξη χορήγησης σκευασμάτων βενζοδιαζεπινών για τη βέλτιστη μυϊκή χαλάρωση, οπότε τότε δώστε στον ασθενή και 1-2 δισκία κατευθείαν από το ιατρείο.
Παραπομπή σε φυσιοθεραπευτή/ μασέρ/ χειροπράκτη για ταχύτερη κινητοποίηση.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Κολαρο ακινητοποιησης κεφαλης μαλακο ή σκληρο (αναλογα με τη συσταση του θεραποντος ιατρου).
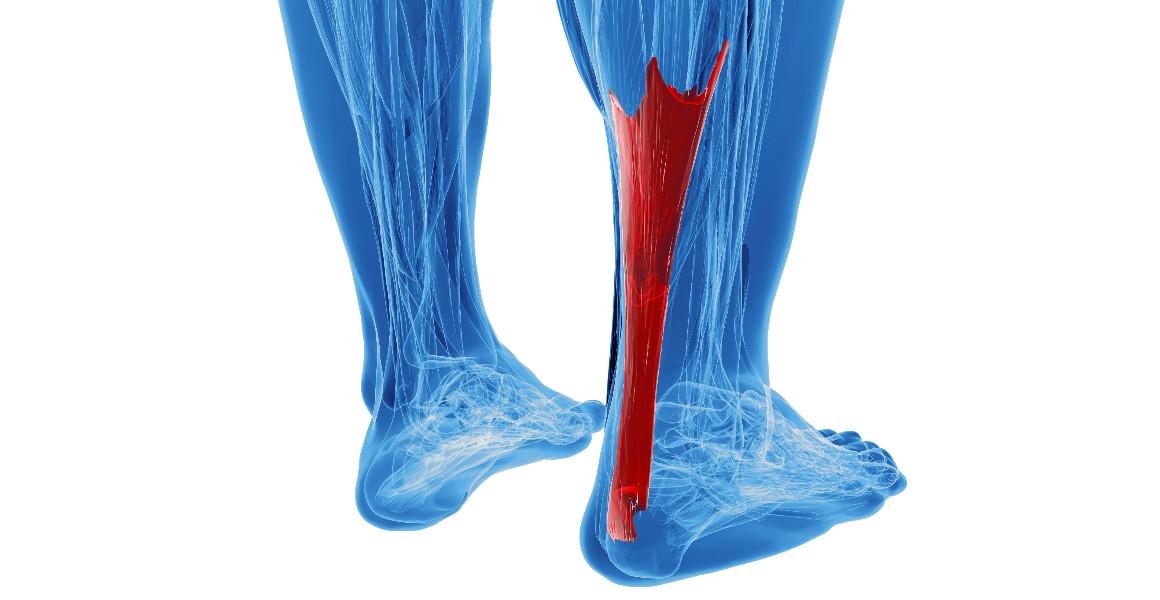 Ρήξη Αχιλλείου
Ρήξη Αχιλλείου
Αιτία
Οξεία καταπόνηση του τένοντα.Η πλειοψηφία των ρήξεων του τένοντα συμβαίνει στη διάρκεια αθλημάτων.
Τυπική περίπτωση αποτελούν αγύμναστοι άντρες μέσης ηλικίας, οι οποίοι παθαίνουν τη ρήξη κατά τη διάρκεια αγώνα τένις ή αντιπτέρισης.
Ο κίνδυνος είναι αυξημένος μετά από θεραπεία με κορτιζόνη.
Συμπτώματα
Η ολική ρήξη συχνά περιγράφεται ως ένας σαφής επώδυνος τριγμός ή κρότος σε σχέση με το σχίσιμο, το οποίο κατά κανόνα εκδηλώνεται χωρίς κανένα προειδοποιητικό σημείο.Σε ολική ρήξη είναι αδύνατη η κανονική βάδιση.
Οξύς απρόσμενος τραυματισμός του τένοντα αφορά κατά κανόνα ολική ρήξη.
Η μερική ρήξη παρουσιάζεται κατά κανόνα μετά από ενοχλήσεις του τένοντα ορισμένης χρονικής διάρκειας σε καταπόνηση και ακαμψία.
Θεραπεία
Παραπομπή σε ορθοπαιδικό για τοποθέτηση γύψου ή κατάλληλου νάρθηκα, τοποθέτηση του ποδιού σε θέση ιπποποδίας αρχικά με διόρθωση κάθε δεύτερη εβδομάδα, ακινητοποίηση για 8 εβδομάδες.Εναλλακτικά επεμβατική αντιμετώπιση με συρραφή του τένοντα (γύψος για 2 εβδομάδες, μετά για 6 εβδομάδες σε κινητό νάρθηκα).
Η διαδικασία της επούλωσης διαρκεί περίπου 6 μήνες, κάτι το οποίο συνεπάγεται φυσιοθεραπεία μεγάλης χρονικής διάρκειας στη μετέπειτα πορεία.
Κατά κανόνα δε διενεργείται εγχείρηση, όταν πρόκειται για μειωμένη κυκλοφορική λειτουργία, βαρύ κάπνισμα, διαβήτη, ηλικιωμένο ή σε ταυτόχρονη ανοσοκατασταλτική θεραπεία.
Υπάρχουν διάφορες απόψεις σχετικά με το αν θα χειρουργηθεί /ή όχι μία πρόσφατη ρήξη.
Τα αποτελέσματα της συντηρητικής θεραπείας και της επέμβασης είναι περίπου όμοια.
Γενικά σε πρόσφατες ρήξεις γίνεται εγχείρηση (= προτιμότερο μέσα στις τρεις πρώτες ημέρες, αλλά στην πράξη γίνεται σε διάστημα από 2 ημέρες μέχρι 2 εβδομάδες, πάντα σύμφωνα με την τακτική, που ακολουθεί η αντίστοιχη ορθοπαιδική κλινική).
Νέα ρήξη εκδηλώνεται συνήθως μετά από μη χειρουργική θεραπεία και σ’ αυτήν την περίπτωση πρέπει να χειρουργηθεί.
Η νέα ρήξη συμβαίνει συνήθως μετά από 10 – 20 εβδομάδες.
Είναι αυξημένος ο κίνδυνος για θρόμβωση του ποδιού από το γόνατο και κάτω.
Γι’ αυτό στον ασθενή χορηγείται αντιθρομβωτική αγωγή για 10 ημέρες, από ορθοπαιδικό.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Μπορουν να χρησιμοποιηθουν διαφορα βοηθηματα αναλογα με προταση ιατρου. Συγκεκριμενα, αναλογα σε ποιο σταδιο αποθεραπειας ειναι ο ασθενης, προτεινεται ο ναρθηκας τυπου Aircast αλλα και η κοντη μποτα ποδοκνημικης.
 Ρήξη υπερακανθίου, Ρήξη μυοτενόντιου/ στροφικού πετάλου (Rotator cuff)
Ρήξη υπερακανθίου, Ρήξη μυοτενόντιου/ στροφικού πετάλου (Rotator cuff)
ΑιτίαΤραυματισμός (σε νεότερους ασθενείς και σημαντική βία) και/ή εκφυλιστικές βλάβες (ηλικιωμένοι ασθενείς, μέτρια βία).
Η ρήξη μπορεί να είναι μερική ή ολική.
Συμπτώματα
Σε μερική ρήξη ο ασθενής παρουσιάζει πόνο απαγωγής, καθώς και αίσθημα αδυναμίας, συχνά πόνο στην κίνηση και πόνο σε ηρεμία.Σε μερική ρήξη μπορεί να είναι δυσχερής η διάκριση της συμπτωματολογίας από εκείνη που χαρακτηρίζει την τενοντίτιδα του υπερακανθίου.
Η ρήξη παρουσιάζεται γρήγορα.
Σε ολική ρήξη ο ασθενής γενικά δεν μπορεί να εκτελέσει ενεργητική απαγωγή στην ωμοβραχιόνια άρθρωση.
‘’Έχει κλειδώσει ο ώμος, ξαφνικά έχασα τη δύναμη’’.
Θεραπεία
Σε νέους ασθενείς με οξεία ολική ρήξη προτιμάται η εγχείρηση μέσα σε 1 εβδομάδα (το αργότερο σε 3 εβδομάδες), δηλαδή επείγουσα παραπομπή σε ορθοπαιδική κλινική.Ακόμη και σε ολική ρήξη σε ηλικιωμένους, όπου η αιτία είναι η εκφύλιση, πρέπει να αποσταλεί παραπομπή σε ορθοπαιδικό με διαγνωστικό ερώτημα για εγχείρηση.
Ωστόσο σε ηλικιωμένους ασθενείς συχνά υπάρχει εναπόθεση λίπους στον τένοντα, που κάνει αδύνατη την εγχείρηση (λιπώδης εκφύλιση). ΜΣΑΦ.
Οι μερικές ρήξεις αντιμετωπίζονται με πρώιμη κινησιοθεραπεία και ΜΣΑΦ.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Προτεινεται ο φακελος αναρτησης ανω ακρου και ο ακινητοποιητης ανω ακρου, αναλογα με τη φαση που βρισκεται η αποθεραπεια του τραυματισμου.
 Σκολίωση
Σκολίωση
Ορισμός
Απόκλιση της ΣΣ στα πλάγια, απλή ή διπλή (= σε σχήμα-S).Μπορεί να είναι λειτουργική σε οσφυαλγία ή σε μεγαλύτερη διαφορά μήκους των κάτω άκρων (> 1 εκ.).
Η δομική σκολίωση γίνεται συχνά αντιληπτή από το σχολικό (θεσμοί που ισχύουν στη Σουηδία) γιατρό/ σχολική νοσηλεύτρια κατά τον έλεγχο υγείας στην 4η δημοτικού και την 1η γυμνασίου.
Αιτία
Συχνότερα άγνωστη.Συμπτώματα
Απουσία συμπτωμάτων σε ήπιες μορφές, που είναι και το πιο συνηθισμένο.Σε σκολίωση υψηλού βαθμού μπορεί ο θώρακας να παρουσιάζει μία στροφική παραμόρφωση και να σχηματιστεί ένας ‘’ύβος’’, από τον οποίο επηρεάζεται η πνευμονική χωρητικότητα.
Θεραπεία
Στις ήπιες περιπτώσεις ενημέρωση, φυσιοθεραπεία, ενδεχομένως υπερυψωμένα παπούτσια, σε πιο σοβαρές περιπτώσεις παραπομπή σε ορθοπαιδικό με ερώτημα για την αναγκαιότητα χρήσης κορσέ (σε παιδιά, που αναπτύσσονται) ή για εγχείρηση (ενήλικες).Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Μετα απο προταση του θεραποντος ιατρου και μονο για συγκεκριμενες περιπτσεις, προτεινεται ληψη μετρων και κατασκευη κηδεμονα τυπου Boston.
 Σύνδρομο καρπιαίου σωλήνα
Σύνδρομο καρπιαίου σωλήνα
Ορισμός
Συμπίεση του μέσου νεύρου στην πηχεοκαρπική.Αιτίες
Ανάπτυξη οιδήματος στον καρπιαίο σωλήνα, ορμονικές διακυμάνσεις στην κλιμακτήριο, κύηση, χρήση αντισυλληπτικών χαπιών, εργασία με βαριά ή δονούμενα εργαλεία, τραυματισμός πηχεοκαρπικής, ρευματοειδής αρθρίτιδα, γάγγλια, υμενίτιδα, διαβήτης (μερικές φορές το πρώτο σημείο διαβητικής νευροπάθειας), υποθυρεοειδισμός, ουρική αρθρίτιδα, αμυλοείδωση, πυροφωσφορική υμενίτιδα, τραυματισμός.Συμπτώματα
Τυπικά συμπτώματα είναι οι νυκτερινοί πόνοι/μουδιασμένο άκρο χέρι.Αυτά συμβαίνουν κυρίως στα τμήματα του άκρου χεριού, που νευρώνονται από το μέσο νεύρο, κερκιδικά/ ραχιαία. Ιδιαίτερα αφορά το 2ο μέχρι και το 4οδάκτυλο (το μισό τους).
Πόνοι ακόμη και στον αντίχειρα και το μικρό δάκτυλο δεν αποκλείουν τη διάγνωση, προοδευτική μείωση της αισθητικότητας και της δύναμης.
Ορισμένες φορές ο πόνος αντανακλά στον αγκώνα και τον ώμο.
Συχνά τα συμπτώματα υποχωρούν αυτόματα.
Οι δραστηριότητες με χρήση του άκρου χεριού μειώνουν τα συμπτώματα.
Θεραπεία
Σε ήπια συμπτώματα εφαρμόζεται νάρθηκας πηχεοκαρπικής (σε ουδέτερη θέση) τις νυκτερινές ώρες και στη διάρκεια της ημέρας για έξι εβδομάδες.Αποφεύγεται η ισχυρή χρήση της πηχεοκαρπικής, όπως και η εργασία με δονούμενα εργαλεία.
Το τράνταγμα του άκρου χεριού ανακουφίζει από τα νυκτερινά συμπτώματα.
Μπορεί να γίνει δοκιμή με ΜΣΑΦ για 2 εβδομάδες, αλλά το αποτέλεσμα είναι αμφίβολο.
Σε αποτυχία βελτίωσης των συμπτωμάτων, όπως και σε ατροφία, παραπομπή για εγχείρηση.
Τα αποτελέσματα της εγχείρησης είναι ικανοποιητικά.
Τα συμπτώματα καρπιαίου σωλήνα στην κύηση ανακουφίζονται γρήγορα μετά από τον τοκετό.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Οπως αναφερεται και παραπανω, οι ναρθηκες πηχεοκαρπικης αρθρωσης ειναι αυτοι που βοηθουν στο μεγιστο στην ακινητοποιηση της αρθρωσης αρα και στην υποχωρηση των συμπτωματων.
 Σφυροδακτυλία, Σφυρόμορφο δάκτυλο ποδιού
Σφυροδακτυλία, Σφυρόμορφο δάκτυλο ποδιού
Ορισμός
Σύσπαση σε κάμψη της ενδοφαλαγγικής άρθρωσης ενός από το 2ο – 5ο δάκτυλο, κυρίως του 2ου.Αιτία
Χαμηλό πρόσθιο τμήμα ποδικής καμάρας.Στενός διαθέσιμος χώρος στα παπούτσια, αλλά επίσης επιδείνωση της εγγενούς μυϊκής λειτουργίας.
Συνηθισμένη βλάβη μαζί με βλαισό δάκτυλο, αλλά επίσης και τη ρευματοειδή αρθρίτιδα και την οστεοαρθρίτιδα.
Αντικειμενική εξέταση
Κύρτωση του δακτύλου του ποδιού με αδυναμία ευθειασμού του, διογκωμένη ενδοφαλαγγική άρθρωση, της οποίας η ραχιαία πλευρά πιέζεται προς τα πάνω στο παπούτσι.Συχνά δημιουργία κάλου ή πληγής στην κορυφή της ΕΦ-άρθρωσης.
Επίσης αυξημένη πίεση στην άκρη του δακτύλου, η οποία συχνά παρουσιάζει ευαισθησία, εκεί όπου ασκείται πίεση προς το έδαφος.
Θεραπεία
Ορθοπαιδικό ένθετο με μαξιλαράκι στήριξης στο πρόσθιο τμήμα του μπορεί να αναγκάσει το δάκτυλο να διατηρείται πιο ευθύ, εγχείρηση.Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Το μαξιλαρακι που αναφερεται παραπανω στους τροπους θεραπειας ειναι μια καλη λυση του προβληματος. Θεωρειται παντως πως η εξατομικευμενη κατασκευη πελματων ειναι η πλεον ενδεδειγμενη μεθοδος αντιμετωπισης του συγκεκριμενου προβληματος, μετα απο πελματογραφημα.
 Τενοντοελυτρίτιδα κερκιδικής πλευράς καρπού, Τενοντοελυτρίτιδα στενωτική, Τενοντοθυλακίτιδα επώδυνη, Νόσος de Quervain
Τενοντοελυτρίτιδα κερκιδικής πλευράς καρπού, Τενοντοελυτρίτιδα στενωτική, Τενοντοθυλακίτιδα επώδυνη, Νόσος de Quervain
Ορισμός
Φλεγμονή με σχετική δημιουργία στένωσης στο τενόντιο έλυτρο του τένοντα μακρού απαγωγού του αντίχειρα, συχνότερα επίσης και του τένοντα, βραχέος εκτείνοντα του αντίχειρα.Αιτία
Επαναλαμβανόμενες μονότονες ή ασυνήθιστες κινήσεις της πηχεοκαρπικής.Προσβάλλει συχνότερα γυναίκες.
Συμπτώματα
Πόνος στον ευθειασμό του αντίχειρα.Ευαισθησία δίπλα στη στυλοειδή απόφυση της κερκίδας.
Θεραπεία
Προσωρινή χαλάρωση με νάρθηκα.Μπορούν να δοκιμαστεί η χορήγηση ΜΣΑΦ σε μορφή γέλης ή από το στόμα.
Σε πρώιμο στάδιο μπορεί να δοκιμαστεί ένεση κορτιζόνης τοπικά στο τενόντιο έλυτρο.
Ωστόσο συχνά χρειάζεται εγχείρηση με διατομή του τενόντιου ελύτρου.
Γι’ αυτό έχει θέση η παραπομπή σε ορθοπαιδικό.
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
H ακινητοποιηση της αρθρωσης του καρπου ειναι ενδεδειγμενη . Αυτη επιτυγχανεται με ειδικους ναρθηκες πηχεοκαρπικης αρθρωσης.
 Ωλένια νευρίτιδα, Συμπίεση ωλένιου νεύρου, Μεσοπλεύρια νευροπάθεια
Ωλένια νευρίτιδα, Συμπίεση ωλένιου νεύρου, Μεσοπλεύρια νευροπάθεια
Ορισμός
Συμπίεση του ωλένιου νεύρου, κατά κανόνα στο ύψος του αγκώνα (αύλακα ωλένιου νεύρου), πιο σπάνια στην πηχεοκαπρική (κανάλι του Guyon).Αιτία
Κατά κανόνα στήριξη στους αγκώνες σε σκληρό υπόστρωμα, όπως σε ανάγνωση.Τακτική χρήση κινητού τηλεφώνου .
Συμπτώματα
Μειωμένη αίσθηση στην ωλένια επιφάνεια του αντιβραχίου και στο μικρό-/παράμεσο δάκτυλο.Αδυναμία στο άνοιγμα των δακτύλων και στην κάμψη της ΑΜΦ-άρθρωσης του μικρού δακτύλου.
Ενδεχομένως ατροφία της πτυχής μεταξύ του δείκτη και του αντίχειρα.
Αποτελεί αρμοδιότητα ορθοπαιδικού η περίπτωση ατόμων, που χρησιμοποιούν αρκετά το κινητό τους τηλέφωνο με το αγκώνα σε κάμψη μεγαλύτερη των 90 μοιρών.
Το ωλενιο νεύρο ευθειάζεται και η επιδεινώνεται η αιματική τροφοδοσία γύρω από το νεύρο, κάτι το οποίο προκαλεί μυρμηκίαση στα δύο ωλένια δάκτυλα.
Αν συνεχίζεται η εξέλιξη της κατάστασης, το άκρο χέρι γίνεται αδύναμο και χαρακτηρίζεται από αυξημένη αδεξιότητα.
Θεραπεία
Συντηρητική, αποφυγή συμπίεσης και ευθειασμού του νεύρου, ‘’hands-free’’.
Καλή πρόγνωση, πολύ σπάνια εγχείρηση
(κυρίως σε ατροφία των μυών μεταξύ του δείκτη και του αντίχειρα).
Βοηθήματα αποκατάστασης ( Προτείνεται από τους φυσικοθεραπευτές της orthomedicare )
Στην συγκεκριμενη παθηση βοηθητικο ρολο μπορει να παιξουν οι αγκωνιδες οι τα βοηθηματα που προσφερουν επιδεση αγκωνα.
Πηγή: www.iatrikistinpraxi.gr